Ernia del disco lombare
L’ernia del disco lombare è una condizione comune, spesso associata a mal di schiena e dolore irradiato alla gamba, noto anche come “sciatica”.
Cos’è Esattamente un’Ernia del Disco Lombare?
Per comprendere la natura di un’ernia del disco, è utile avere una conoscenza di base della colonna vertebrale. Questa è composta da:
- Vertebre: Le ossa che formano la colonna, proteggendo il midollo spinale.
- Midollo Spinale e Nervi: Il midollo spinale è il fascio di nervi che connette il cervello al resto del corpo, da cui si diramano i nervi periferici.
- Dischi Intervertebrali: Strutture elastiche poste tra una vertebra e l’altra, formate da un anello esterno fibroso (anulus fibroso) e un nucleo interno gelatinoso (nucleo polposo). Funzionano come ammortizzatori e consentono il movimento.
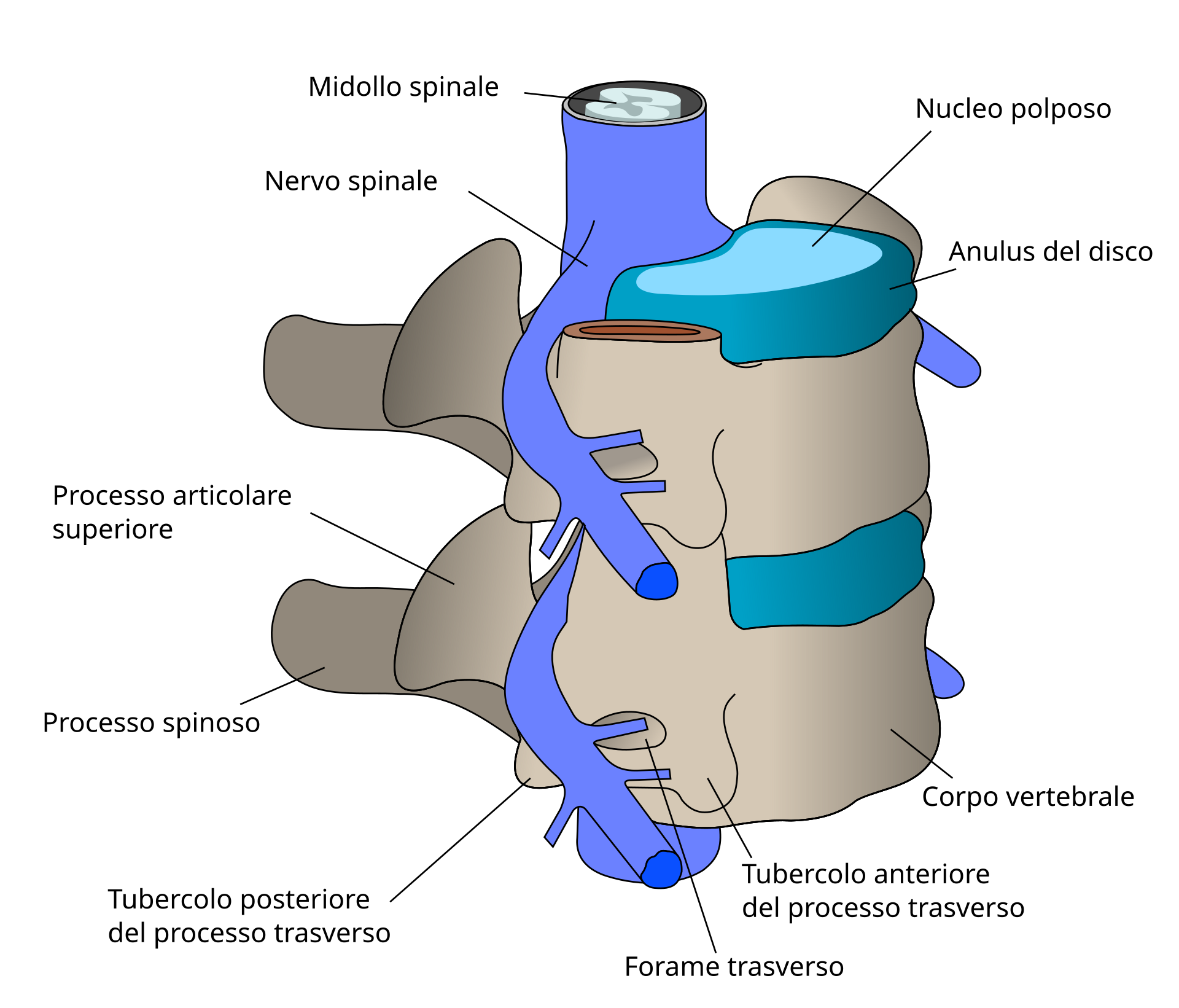
Un’ernia del disco si verifica quando l’anello esterno di un disco si deteriora o si rompe, causando la fuoriuscita del nucleo polposo. Il materiale erniato può:
- Irritare chimicamente i nervi adiacenti.
- Esercitare una pressione meccanica sulle radici nervose o, più raramente, sul midollo spinale.
Questa sezione si concentra sull’ernia del disco nella regione lombare, la localizzazione più frequente.
Quali Sono i Sintomi Tipici dell’Ernia del Disco Lombare?
La presenza di un’ernia del disco non implica necessariamente la comparsa di sintomi. Quando presenti, i più comuni includono:
- Dolore Sciatico (Sciatalgia o Lombosciatalgia): Dolore che si origina nella regione lombare o glutea e si irradia lungo la faccia posteriore o laterale di un arto inferiore, talvolta fino al piede. La distribuzione del dolore può variare a seconda del disco interessato e della radice nervosa coinvolta.
- Alterazioni della Sensibilità: Formicolio, intorpidimento (parestesie) lungo l’arto interessato.
- Deficit di Forza: Difficoltà nei movimenti della caviglia, del piede o della gamba. In alcuni casi, si può manifestare il “piede cadente”.
- Dolore Lombare (Lombalgia): Può essere presente, sebbene il dolore irradiato sia spesso il sintomo predominante.
Come si Giunge Generalmente a una Diagnosi?
Una diagnosi accurata è essenziale. Il percorso diagnostico standard solitamente include:
- Anamnesi e Esame Obiettivo Specialistico: Lo specialista raccoglie la storia clinica del paziente, informandosi sulle caratteristiche dei sintomi e sul loro impatto. Segue un esame neurologico per valutare la forza, i riflessi e la sensibilità.
- Indagini Strumentali (se indicate):
- Risonanza Magnetica (RMN): Considerata l’indagine di riferimento, fornisce immagini dettagliate dei dischi, delle radici nervose e delle strutture vertebrali, permettendo di visualizzare l’ernia e i suoi rapporti con le strutture nervose.
- Tomografia Computerizzata (TC): Può essere utile in contesti specifici, ad esempio per una migliore valutazione delle componenti ossee.
- Elettromiografia (EMG) ed Elettroneurografia (ENG): Esami funzionali che possono essere richiesti per studiare la conduzione nervosa e l’attività muscolare.
È fondamentale che i risultati degli esami strumentali siano sempre interpretati nel contesto clinico specifico del paziente.
Quali Sono le Opzioni di Trattamento Generalmente Considerate?
È importante sottolineare che molti casi di ernia del disco lombare mostrano un miglioramento significativo con approcci conservativi.
- Trattamenti Conservativi (generalmente il primo approccio):
- Gestione delle Attività e Riposo Relativo: Si consiglia di evitare attività che esacerbano il dolore, pur mantenendo un certo grado di movimento. L’immobilizzazione prolungata è solitamente sconsigliata.
- Terapia Farmacologica: Possono essere prescritti farmaci antidolorifici, antinfiammatori non steroidei (FANS), miorilassanti e, in casi selezionati, farmaci per il controllo del dolore neuropatico, sempre sotto controllo medico.
- Fisioterapia ed Esercizio Terapeutico: Un programma personalizzato, elaborato da un fisioterapista, che includa esercizi di stretching, rinforzo (in particolare del “core”) e rieducazione posturale, è spesso una componente chiave del trattamento.
- Terapie Infiltrative Guidate: Infiltrazioni epidurali di farmaci (come cortisonici e anestetici locali) possono essere proposte per ridurre l’infiammazione e il dolore radicolare, facilitando la partecipazione al programma riabilitativo.
- Quando si Prende in Considerazione l’Intervento Chirurgico?
L’opzione chirurgica può essere discussa e valutata nei seguenti scenari:- Mancata risposta soddisfacente ai trattamenti conservativi protratti per un periodo di tempo adeguato (generalmente alcune settimane o mesi).
- Dolore severo e persistente, refrattario alle terapie conservative, con importante impatto sulla qualità di vita.
- Presenza di deficit neurologici significativi e/o progressivi (es. marcata debolezza muscolare).
- Comparsa della Sindrome della Cauda Equina, una condizione neurologica rara ma grave che rappresenta un’urgenza chirurgica. È caratterizzata da dolore lombare acuto, deficit motori e sensitivi agli arti inferiori, disfunzioni sfinteriche (ritenzione o incontinenza urinaria/fecale) e anestesia nella regione perineale (“a sella”).
Intervento Chirurgico
L’obiettivo principale della chirurgia per l’ernia del disco lombare è la rimozione del frammento di disco erniato che causa la compressione nervosa. La tecnica chirurgica più frequentemente utilizzata è la microdiscectomia.
Questa procedura viene eseguita utilizzando il microscopio operatorio, che permette una visione ingrandita e dettagliata del campo operatorio. Ciò consente di effettuare incisioni di dimensioni ridotte, limitare il trauma ai tessuti circostanti, rimuovere in modo preciso l’ernia e favorire un recupero post-operatorio più rapido.
L’intervento chirurgico può portare a un sollievo dai sintomi più rapido in pazienti selezionati. Come per qualsiasi procedura chirurgica, esistono rischi specifici che verranno discussi dettagliatamente in corso di visita specialista.
Stile di Vita e Prevenzione
Sebbene non sia sempre possibile prevenire la formazione di un’ernia del disco, alcune abitudini possono contribuire al benessere generale della colonna vertebrale:
- Attività Fisica Regolare: Mantenere un buon tono muscolare, in particolare dei muscoli addominali e paravertebrali (“core stability”).
- Corretta Meccanica del Sollevamento: Adottare posture corrette durante il sollevamento di carichi (piegare le ginocchia, mantenere la schiena dritta, tenere l’oggetto vicino al corpo).
- Controllo del Peso Corporeo: Il sovrappeso può aumentare lo stress sulla colonna vertebrale.
- Ergonomia Posturale: Prestare attenzione alla postura mantenuta durante le attività quotidiane, specialmente se si trascorrono molte ore seduti.
Quando è Indicato Rivolgersi a un Medico con Urgenza? (Segnali d’Allarme)
È importante consultare un medico o recarsi a un pronto soccorso in presenza di uno o più dei seguenti sintomi:
- Dolore acuto e intrattabile alla schiena o alla gamba, specialmente se insorto dopo un trauma.
- Comparsa o peggioramento improvviso di debolezza a uno o entrambi gli arti inferiori, difficoltà a deambulare, o incapacità di sollevare il piede (“piede cadente”).
- Alterazioni recenti nel controllo della vescica o dell’intestino (come ritenzione urinaria, incontinenza urinaria o fecale).
- Perdita di sensibilità nella regione dei glutei, dell’inguine, o nella zona tra le gambe (definita anestesia “a sella”).
- Dolore alla schiena o agli arti inferiori accompagnato da febbre, brividi, o un generale stato di malessere non spiegabile.
Questi sintomi potrebbero indicare condizioni che necessitano di una valutazione medica tempestiva.
